Como Prevenir Enfermedades De Transmisión Sexual
En los tiempos que corren, el sexo seguro es un deber, no una opción. Las enfermedades de transmisión sexual (ETS) pueden tener efectos permanentes en su salud. Aprenda lo que debe hacer y lo que debe evitar para tener relaciones sexuales seguras.
Las enfermedades de transmisión sexual (ETS) constituyen un problema de salud pública mundial. Y nadie es inmune a ellas. Las ETS afectan a personas de todas las edades, razas y niveles económicos.
Analice los datos:Diecinueve millones de personas en los Estados Unidos contraerán una ETS en este año solamente.
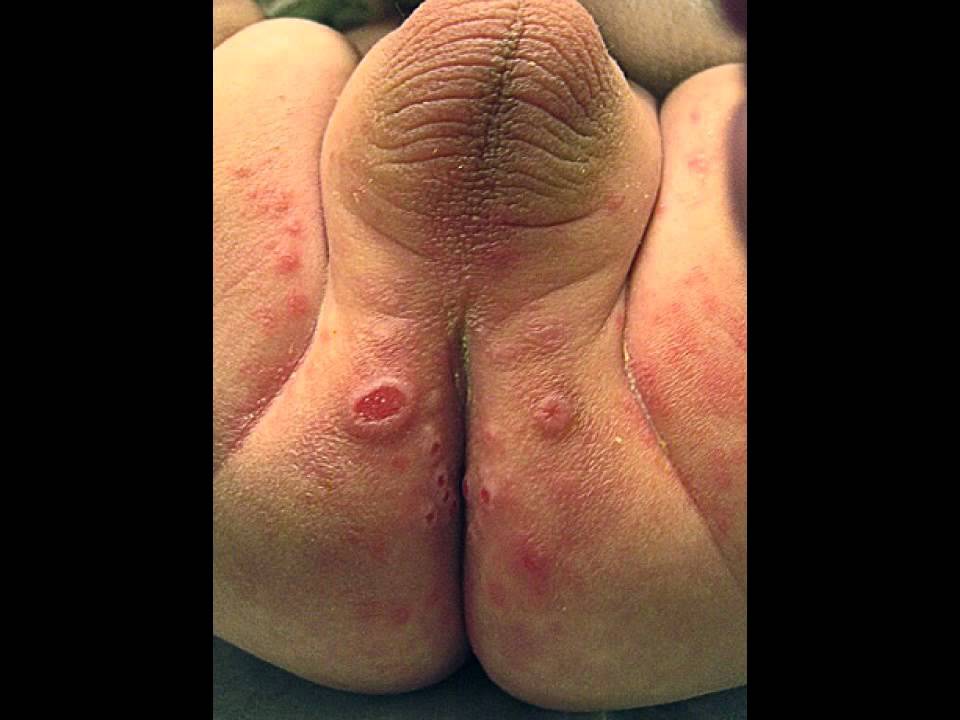
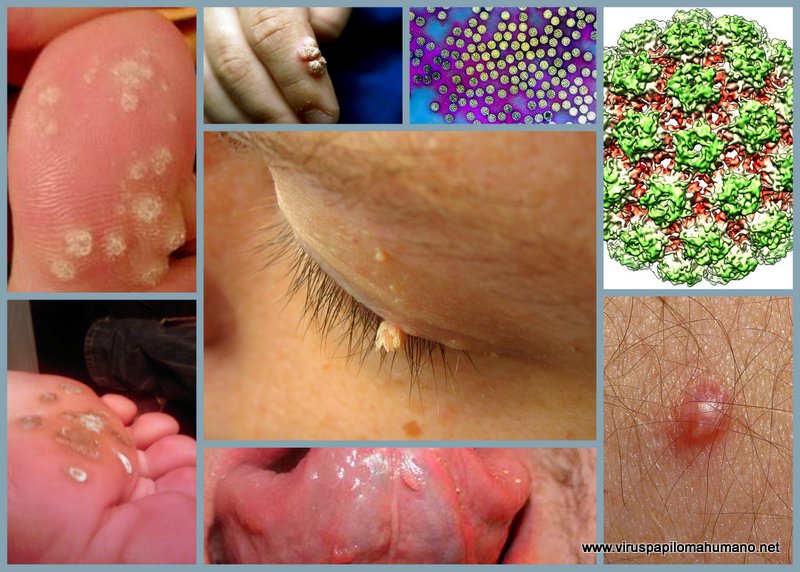
Una de cada cuatro mujeres y uno de cada ocho hombres son portadores del virus del herpes simple 2, el virus que con más frecuencia causa el herpes genital. El virus del herpes simple no tiene cura. Si lo contrae, lo tendrá de por vida.
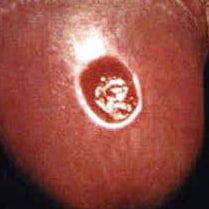
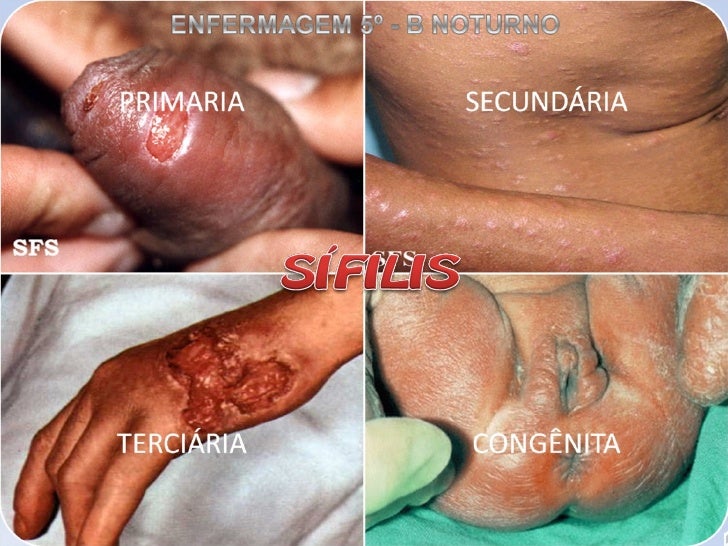
La sífilis, una enfermedad que en su día estuvo a punto de ser erradicada, está en aumento, principalmente en adolescentes y adultos jóvenes.

Las ETS tienen efectos permanentes
Causar enfermedades graves como el cáncer e incluso la muerte. El virus de la inmunodeficiencia humana o VIH no tiene cura y causa el síndrome de inmunodeficiencia adquirida o SIDA.
Generar toda una vida de problemas crónicos, como daños en los órganos.
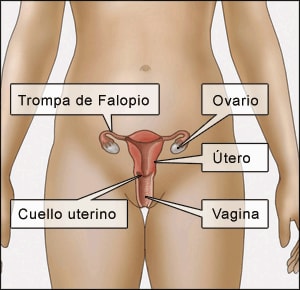
Producir infertilidad. Los expertos calculan que 24,000 mujeres en los Estados Unidos se vuelven infértiles cada año como consecuencia de las ETS no tratadas.
Causar problemas en el embarazo y defectos congénitos.
Perjudicar las relaciones.
Transmitirse a su pareja.

Sexo seguro: su pasaje a una buena salud.
La atención médica inmediata es eficaz para tratar algunas ETS, pero no todas. Es por eso que prevenir las ETS es tan importante.
La única forma segura de protegerse de las ETS es no tener relaciones sexuales. Pero si elige mantener relaciones, siga estos consejos para reducir su riesgo y el riesgo de su pareja de contraer ETS:

Lo que debe hacer:
Usar un preservativo cada vez que practique sexo vaginal, anal u oral. Los métodos anticonceptivos que no son de barrera, como la píldora anticonceptiva o el dispositivo intrauterino (IUD o DIU), no brindan protección frente a las ETS. Los preservativos masculinos y femeninos son las opciones anticonceptivas más eficaces para prevenir las ETS.
Limite la cantidad de parejas sexuales. Cuantas más parejas sexuales tenga, mayor será su riesgo de contraer ETS.
Sea honesto con su pareja sobre cualquier riesgo o infección que haya tenido.Conozca los antecedentes sexuales de su pareja. El dicho “te acuestas con todos los que se hayan acostado con tu pareja” es verdad hasta cierto punto en lo que respecta a las ETS.
Hágase pruebas de detección de ETS periódicamente. No todas las ETS tienen síntomas, así que los exámenes médicos regulares son clave. Por ejemplo, los expertos calculan que nueve de cada 10 personas que tienen el virus del herpes simple no saben que lo tienen.
Si es mujer, visite a su médico para que le realice un examen pélvico una vez al año o con la frecuencia que le sugiera su médico. Sea honesta con su médico acerca de sus prácticas sexuales.
Siga su plan de tratamiento como le indicó su médico si tiene una ETS. Asimismo, busque tratamiento inmediatamente si tiene algún síntoma de ETS.
Practique actividades sexuales seguras. Los besos en la boca y la estimulación genital mutua conllevan muy poco riesgo de transmisión de ETS.

Lo que debe evitar:
No deje que los líquidos corporales entren en contacto directo con la vagina, el ano o la boca. Esto incluye la sangre, el semen, las secreciones vaginales y cualquier supuración de llagas producidas por ETS.
No tenga relaciones sexuales si tiene llagas u otros signos de infección cerca de la boca, el área genital o anal.
No toque las llagas o ronchas causadas por ETS.
No suponga que podrá darse cuenta de si su pareja tiene una ETS. Es imposible saber a simple vista si alguien tiene una ETS. No todas las personas que tienen una ETS presentan síntomas. La única forma de saber si alguien tiene una ETS o no es por medio de análisis y pruebas.
No crea que no debe preocuparse por las ETS porque está en una relación monógama. Tanto usted como su pareja deberían realizarse pruebas de detección de ETS antes de tener relaciones sexuales sin preservativo.
No deje de protegerse durante las relaciones sexuales porque usted o su pareja tiene una ETS. Un preservativo impedirá que usted o su pareja contraigan una nueva ETS o que vuelvan a infectarse con la misma enfermedad. Además, el hecho de tener algunas ETS, como herpes genital o sífilis, hace que sea más propenso de infectarse por VIH.
No consuma drogas ni alcohol. Pueden hacer que tenga conductas arriesgadas como practicar sexo sin protección.